Nhiều bệnh nhi phải tử vong vì cần người hiến tạng để ghép nhưng không có, trong khi nhiều gia đình không may có trẻ chết não muốn hiến tạng mà pháp luật chưa cho phép.
Bác sĩ Dư Thị Ngọc Thu, Trưởng đơn vị Điều phối ghép bộ phận cơ thể người, Bệnh viện Chợ Rẫy (TP.HCM) cho biết, đơn vị nhận được nhiều cuộc gọi rằng con họ bị bệnh nặng, không thể qua khỏi. mong muốn được hiến tạng để cứu những đứa trẻ khác. Tuy nhiên, bác sĩ không thể nhận vì luật không cho phép người dưới 18 tuổi đăng ký hiến. Trong khi đó, nhiều trẻ sơ sinh phải bỏ mạng vì chúng cần nội tạng của người hiến để cấy ghép nhưng lại không có.
Đơn vị điều phối ghép tạng, Bệnh viện Chợ Rẫy là một trong những nơi tiếp nhận hồ sơ hiến tạng của người dân trên cả nước. “Nhiều người nói mong con đủ 18 tuổi để làm đơn xin hiến tạng sau khi chết, chết não, có gia đình đăng ký cho cả nhà, muốn cho con nhưng con dưới 18 tuổi thì không. cho phép đăng ký ”, TS.
Việt Nam chưa cho phép trẻ chết não được hiến tạng như nhiều nơi khác trên thế giới nên số lượng bệnh nhi được ghép tạng không nhiều, chủ yếu từ người cho sống. Bệnh viện Nhi đồng 2 – trung tâm ghép tạng duy nhất cho trẻ em phía Nam – thực hiện ghép thận từ năm 2004, ghép gan từ năm 2005, đến nay mới thực hiện được chưa đến 50 ca. Nguồn tạng không nhiều do người cho sống là người thân trong gia đình, người thân cho trẻ lấy tạng tùy theo sự phù hợp và điều kiện kinh tế.
Mới đây, một bệnh nhi 15 tuổi bị suy thận giai đoạn cuối đã hồi phục ngoạn mục, thoát khỏi cảnh chạy thận nhân tạo 3 lần / tuần, sau khi được bác sĩ Bệnh viện Nhi Đồng 2 ghép thận cho cô gái 25 tuổi. chết. Đây là trường hợp thứ hai nhận tạng từ người cho chết não, trong vòng 4 năm. Cả hai bệnh nhân được ghép đều 15 tuổi, kích thước thận không quá khác biệt so với người cho.
GS Trần Đông A (nguyên phó giám đốc, cố vấn chuyên môn Bệnh viện Nhi đồng 2, chuyên gia phẫu thuật tách dính song sinh, ghép tạng) cho rằng, từ thành công của ca ghép này, Việt Nam cần sớm khắc phục tình trạng này. Luật cấm trẻ em dưới 18 tuổi chết não hiến tạng, vì “trẻ em cần được ưu tiên hàng đầu trong việc hiến tạng nhân đạo”. Cả thế giới đều thống nhất rằng, ghép tạng cho trẻ em nếu phù hợp với các chỉ số sinh học thì tuổi thọ của tạng được ghép và tuổi thọ của người được ghép tốt hơn rất nhiều so với ghép tạng người lớn.
“Tôi đồng tình với quy định người dưới 18 tuổi không nên hiến tạng khi còn sống, vì khi còn nhỏ, cơ thể còn đang phát triển, việc hiến tạng sẽ không tốt. Tuy nhiên, khi trẻ bị Chết não rồi thì hiến tạng. Để ghép thì rất tốt “, GS Đông A. Ví dụ, nếu ghép hai quả thận của đứa trẻ sơ sinh chết não cho đứa trẻ bị suy thận thì tốt hơn nhiều so với dùng người lớn. người cho thận, dễ thực hiện phẫu thuật và rất thích hợp để miễn dịch. Quả thận được cấy ghép cũng sẽ phát triển lớn hơn theo thời gian. Nếu chỉ cho người từ 18 tuổi chết não đi hiến tạng thì trẻ nhỏ khó có thể nhận được nguồn tạng để ghép.
Tại Bệnh viện Nhi đồng 2, hàng chục năm nay, danh sách trẻ em chờ ghép thận, gan ngày càng dài. Nhiều trẻ em đã không qua khỏi khi kiên nhẫn chờ đợi.

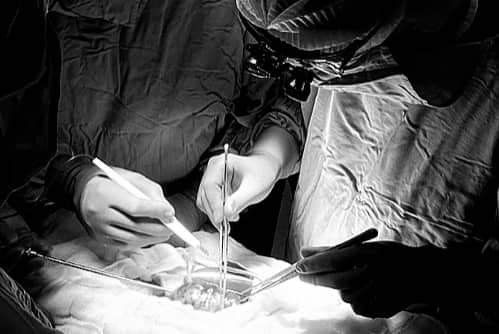
Bác sĩ đã lấy một quả thận hiến của một bé gái chết não tại Bệnh viện Chợ Rẫy và chuyển cho một cháu bé 15 tuổi tại Bệnh viện Nhi đồng 2, ngày 21 tháng 8. Hình ảnh: Bệnh viện cung cấp
Ghép tạng từ người cho trẻ chết não đã được thế giới thực hiện từ lâu và phổ biến rộng rãi. Cách đây 32 năm, khi được chính phủ cử đi học ghép tạng ở châu Âu, đặc biệt là ở Pháp, GS Đông Á đã tham gia một ca ghép tạng từ hai em bé 5 tuổi chết não, và một ca lấy tạng 5 tuổi. -trẻ em vàng. . Trong những trường hợp này, nhờ sự tương đồng về tuổi và kích thước thận giữa người cho và người nhận nên các thủ tục trước phẫu thuật và theo dõi sau ghép rất thuận lợi. Đối với những ca ghép tạng từ người cho sống, nếu chênh lệch tuổi tác, cân nặng lớn – như người lớn 60kg cho bé 20kg thì quá trình ghép và hồi sức rất phức tạp. Nếu không cẩn thận, trẻ có thể bị suy tim, phù phổi cấp, tử vong …
Kể từ ca ghép đầu tiên được thực hiện tại Pháp, GS Đông Á cho biết ông luôn mong muốn Việt Nam sẽ cho phép hiến tạng từ một đứa trẻ chết não để ghép cho một đứa trẻ đang phải vật lộn từng ngày vì căn bệnh suy thận. , suy tim, gan …
Việt Nam bắt đầu thực hiện ghép tạng từ người cho chết não từ năm 2010. Theo Trung tâm Điều phối ghép tạng Quốc gia, mỗi năm cả nước vận động khoảng 10 người chết não hiến mô tạng. Năm 2019, nhiều nhất có 20 người hiến tạng chết não. Từ đợt hiến tặng này, hơn 400 người đã được ghép phổi, gan, thận, tim, giác mạc … trong hơn chục năm qua.
“95% ca ghép tạng ở Việt Nam được thực hiện từ người cho sống, chỉ 5% ca ghép từ người cho chết não. Điều này đi ngược lại xu hướng chung của thế giới khi nhiều nước đa số ca ghép tạng là từ người cho chết não. ”, Giáo sư Dong A. Tại các nước phát triển, đặc biệt là Mỹ, thống kê ghi nhận hơn 10.000 ca ghép tạng mỗi năm từ người chết não và họ luôn ưu tiên cho trẻ em. Hàn Quốc hiện nay cũng đang phát triển rất nhiều ca ghép tạng nhờ phát triển nguồn hiến tạng từ người cho chết não.
Trải qua hai nhiệm kỳ đại biểu Quốc hội khóa XI và XII, GS Đông Á nhiều lần loay hoay trong việc sửa đổi, bổ sung Bộ Tài chính. Luật Hiến, lấy, ghép mô, bộ phận cơ thể người và hiến, lấy xác để trẻ em chết não có quyền hiến mô tạng. Thời gian qua, Bệnh viện Nhi đồng 2 cũng đã nhiều lần được lấy ý kiến sửa luật. Ông nói: “Hy vọng rằng luật có thể sớm được ban hành vào năm 2024 theo kế hoạch.
Cùng quan điểm, TS Dư Thị Ngọc Thu mong sớm có quy định cho người dưới 18 tuổi được hiến tạng, vì điều đó sẽ có lợi cho trẻ em, nhất là trẻ nhỏ và trẻ sơ sinh cần hiến tạng. Đặc biệt, luật cần quy định cụ thể việc chẩn đoán chết não ở trẻ em, có sự tham gia của các bác sĩ chuyên khoa thần kinh nhi khoa. Bên cạnh đó, cần xây dựng danh sách chờ và các điều kiện tốt để nhận tạng.
“Ở nhiều nước, trẻ em thường được cộng điểm ưu tiên để tạo điều kiện ghép tạng sớm. Ngay cả những trẻ có chỉ định, nhưng không phải chạy thận, chỉ cần nằm trong danh sách chờ ghép vẫn có thể được ghép ngay nếu có bộ phận cơ thể hiến phù hợp”, bà Th. Thu.
Lê Phương